Rede para Melhorar a Qualidade da Atenção à Saúde Materna, do Recém-nascido e da Criança
Uma nova “Rede para Melhorar a Qualidade da Atenção à Saúde Materna, do Recém-nascido e da Criança” apoiada pela ONU e parceiros visa ajudar os países a melhorar a qualidade dos cuidados nessas instalações e a respeitar os direitos e a dignidade daqueles que procuram cuidados.
A seguir apresentamos algumas das recomendações da Organização Mundial da Saúde (OMS) sobre como os países podem melhorar a qualidade dos cuidados em suas unidades de saúde e prevenir a morte materna e neonatal, com base em seus Padrões para melhorar a qualidade da atenção materna e neonatal em estabelecimentos de saúde.
1. As mulheres grávidas devem receber os cuidados certos, nos momentos certos
A OMS recomenda que uma mulher consulte seu médico pelo menos 8 vezes durante a gravidez para detectar e corrigir problemas potenciais e reduzir a probabilidade de morte materna ou morte neonatal. Os cuidados pré-natais também oferecem uma oportunidade para os profissionais de saúde fornecerem uma gama de apoio e informação às mulheres grávidas, incluindo estilos de vida saudáveis, prevenção de doenças e planeamento familiar.
2. Os recém-nascidos devem receber cuidados essenciais imediatamente após o nascimento

Os recém-nascidos devem ser mantidos em contato pele-a-pele no peito da mãe e habilitados para amamentar. Eles precisam ser mantidos limpos e quentes, e dado o cuidado de seus olhos e cordão umbilical. O banho deve ser adiado por 24 horas, vitamina K e vacinas administradas de acordo com as diretrizes nacionais, temperatura monitorada e complicações identificadas e gerenciadas. Uma avaliação completa antes da alta, normalmente em torno de 24 horas, serve como um primeiro check-up pós-natal.
3. Bebês pequenos e doentes devem ser bem cuidados em um hospital.
Bebês pequenos (como bebês prematuros ou bebês nascidos pequenos para a sua idade gestacional) correm um risco muito maior de morte durante o período neonatal e de problemas de saúde a longo prazo e incapacidades permanentes. Esses bebês devem ser mantidos quentes em todos os momentos e alimentados com o leite materno de suas próprias mães. Recém-nascidos muito pequenos e doentes devem ser cuidados em unidades neonatais bem equipadas e monitorados de perto por pessoal treinado para complicações.
4. Todas as mulheres e recém-nascidos devem receber cuidados que evitem infecções hospitalares
As infecções adquiridas no hospital aumentam o risco de doença e de morte e aumentam o custo dos cuidados e a duração do internamento. As precauções padrão são essenciais para prevenir infecções hospitalares. Estes incluem lavar as mãos com sabão e água ou álcool antes e depois de examinar um paciente, armazenar e eliminar com segurança os resíduos infecciosos e objetos afiados e esterilização e desinfecção de instrumentos na área de trabalho e de parto e área de cuidados do recém-nascido.

5. As instalações de saúde devem ter um ambiente físico adequado
As instalações de saúde devem ter água, energia, saneamento, higiene das mãos e instalações de eliminação de resíduos que sejam funcionais, fiáveis e seguras. O espaço precisa ser projetado, organizado e mantido para permitir a privacidade e facilitar a prestação de serviços de qualidade. As instalações também precisam ter reservas adequadas de medicamentos, suprimentos e equipamentos.
6. A comunicação com as mulheres e suas famílias deve ser eficaz e responder às suas necessidades
Os pacientes devem receber todas as informações sobre seus cuidados e devem se sentir envolvidos em todas as decisões tomadas com relação ao seu tratamento. A comunicação eficaz entre profissionais de saúde e pacientes pode reduzir a ansiedade desnecessária e tornar o parto uma experiência positiva para uma mulher, mesmo se ela tiver complicações.
7. Mulheres e recém-nascidos que necessitam de encaminhamento devem obtê-los sem demora
As instalações de saúde devem dispor de serviços de transporte equipados disponíveis que funcionem 24 horas por dia, 7 dias por semana, para transportar mulheres e recém-nascidos, conforme necessário. Uma lista de instalações de rede conhecidas e seus números de telefone devem estar prontamente disponíveis. O sistema de referência também deve ser supervisionado e responsável, com uma política que protege as mulheres de barreiras financeiras.
8. Nenhuma mulher deve ser submetida a práticas nocivas durante o trabalho de parto, o parto e o período pós-natal precoce
Práticas desnecessárias e prejudiciais podem levar a complicações e prejudicar as mães e seus recém-nascidos. Estes incluem enemas de rotina e limpeza de pelos púbico ou perineal antes do parto vaginal, banho imediato do bebê, manter os bebês bem longe da mãe, e publicidade ou promover substitutos de aleitamento materno e mamadeira.
9. As unidades de saúde precisam de pessoal bem treinado e motivado e disponível para prestar os cuidados necessários.
Todas as áreas de trabalho e parto da unidade de saúde devem ter pessoal competente e bem treinado e atendentes qualificados presentes 24 horas por dia em número suficiente para lidar com a carga de trabalho esperada. As barreiras comuns para o pessoal de saúde fornecer cuidados de qualidade incluem baixa estima social, salários baixos, longas horas de trabalho, pessoal insuficiente e falta de ambientes de instalações totalmente funcionais. É importante concentrar-se na educação profissional e na gestão da força de trabalho de saúde, que se baseia nas experiências das parteiras.
10. Todas as mulheres e recém-nascidos devem ter um registro médico completo, preciso e padronizado.
Todos os bebês devem receber uma certidão de nascimento. O registro médico completo e preciso é importante para a documentação de cuidados, acompanhamento clínico, detecção precoce de complicações e resultados de saúde e ajuda a identificar áreas de melhoria. Os dados sobre os recém-nascidos, incluindo as vacinas, a idade gestacional, o peso ao nascer e os resultados dos exames, devem ser registados num sistema que permita ligar as mulheres e os recém-nascidos em todos os registos.
Fonte: Organização Mundial da Saúde
Há uma crescente consciência global de que bons cuidados de saúde são fundamentais para manter as mães e os bebês vivos e bem. A cada ano ocorrem cerca de 303 mil mortes de mulheres durante a gravidez e o parto, 2.6 milhões de nado-mortos e 2.7 milhões de mortes de bebês nos primeiros 28 dias de vida. Uma melhor atenção pode prevenir muitas dessas mortes.
Cada vez mais bebês estão nascendo em unidades de saúde. Uma nova “Rede para Melhorar a Qualidade da Atenção à Saúde Materna, do Recém-nascido e da Criança” apoiada pela ONU, UNICEF e outros parceiros, visa ajudar os países a melhorar a qualidade do atendimento nos centros de saúde e a respeitar os direitos e a dignidade daqueles que procuram seus serviços. A rede inclui actualmente apenas 9 países: Bangladesh, Costa do Marfim, Etiópia, Gana, Índia, Malawi, Nigéria, Tanzânia e Uganda. Estes países se comprometeram a reduzir para metade os óbitos evitáveis de mulheres grávidas e recém-nascidos nos seus próximos 5 anos.
Esta Rede tem como objetivo fortalecer os esforços nacionais para acabar com as mortes evitáveis até 2030, como previsto pela Estratégia Global de Toda Mulher Toda Criança para a Saúde da Mulher, da Criança e do Adolescente. Os países farão isso, por exemplo, reforçando a capacidade e motivação dos profissionais de saúde para planejar e gerenciar a melhoria da qualidade, melhorando a coleta de dados e aumentando o acesso a medicamentos, suprimentos, equipamentos e água potável.
“Todas as gestantes e bebês merecem receber a mais alta qualidade de cuidados quando acessam os serviços de saúde em suas comunidades”, diz o Dr. Anthony Costello, diretor do Departamento de Saúde Materna, do Recém-nascido, da Criança e do Adolescente da OMS.
Novas normas de qualidade de atendimento da gestante e do recém-nascido.
Utilizando os Padrões da OMS para melhorar a qualidade dos cuidados maternos e neonatais em estabelecimentos de saúde , publicados em 2016, os países da Rede trabalharão para melhorar tanto a provisão como a experiência dos pacientes em cuidados de saúde. Os oito novos padrões fornecem uma estrutura de qualidade de atendimento que ajudará os países a garantir que seus serviços sejam seguros, eficazes, oportunos, eficientes, equitativos e centrados nas pessoas.
De acordo com as normas da OMS, os estabelecimentos de saúde devem contar com profissionais de saúde competentes e motivados e com a disponibilidade de recursos essenciais, como água limpa, medicamentos, equipamentos, suprimentos e gerenciamento adequado de resíduos. Eles também precisam de sistemas de referência funcional entre os níveis de atendimento, acesso a ambulâncias funcionando para transporte de emergência e sistemas de informação que coletam registros de pacientes adequados, registram nascimentos e mortes e facilitam auditorias de rotina.
Além disso, os padrões ajudam os países a garantir que nenhuma mulher ou recém-nascido seja submetido a práticas desnecessárias ou prejudiciais durante o parto, o parto ou o período pós-natal precoce. Ele garante que todos os pacientes recebem privacidade e que sua confidencialidade é respeitada.
Vários estudos avaliaram a sensibilidade dos escores CHADS2 e CHA2DS2-VASc como ferramentas de estratificação do risco de acidente vascular cerebral (AVC) em pacientes com fibrilação atrial ou fibrilação auricular (FA). Por isto estas ferramentas são usadas por neurologistas e cardiologistas – e também recomendadas por várias diretrizes – quando se vai avaliar o início ou não de anticoagulação para a prevenção de AVC.
Em anos recentes (2013), uma nova ferramenta de estratificação foi desenvolvida e validada: os escore ATRIA (Anticoagulation and Risk Factors in Atrial Fibrillation). Leia o estudo ATRIA aqui.
Um estudo (coorte) recente comparou CHADS2 e CHA2DS2-VASc com o ATRIA em termo de capacidade de predizer a ocorrência de AVC isquêmico e o seu impacto no tratamento com anticoagulantes em pacientes com FA. Foram incluídos 60594 pacientes com FA entre 1998 e 2012, sem uso de anticoagulante (varfarina). Os pacientes foram seguidos desde a data do diagnóstico até a ocorrência de AVC isquêmico, início do tratamento com varfarina, morte ou final d estudo.
A taxa de ocorrência de AVC foi de 2.99%. Para os indivíduos classificados como risco moderado ou alto com CHA2DS2-VASc, a ocorrência de evento foi menor em relação aqueles classificados pelo ATRIA e pelo CHADS2. A idade e o antecedente de AVC foram os que melhor predisseram a ocorrência de AVCi.
Artigo publicado em J Am Coll Cardiol; 2015 Oct 27; 66 (17)1851-1859; HA van den Ham, OH Klungel, DE Singer, et al
A fibrilação auricular
A fibrilação atrial é uma arritmia supraventricular caracterizada por activação atrial desorganizada, afecta principalmente pessoas mais velhas (> 60 anos). No eletrocardiograma caracteriza-se por (1) intervalos R-R irregulares (quando existe condução atrioventricular), (2) ausência de onda P e (3) actividade atrial irregular. Os mecanismos causais são multifactorial e a abordagem clínica pode ser complexa.
Leia mais as Diretrizes sobre o manuseio de pacientes com Fibrilação Atrial
A sepse grave e o choque séptico são grandes problemas da saúde, que afetam milhões de pessoas em todo o mundo a cada ano, matando uma em cada quatro pessoas (frequentemente mais) e cuja incidência está aumentando.
Um artigo recente publicado no JAMA (revista oficial da Associação Médica Americana), trouxe novas definições consensuais sobre sepse e choque séptico. A equipe que trabalhou na elaboração destas novas diretrizes incluiu membros de duas importantes sociedades de cuidados intensivos, nomeadamente a European Society of Intensive Care Medicine e a Society of Critical Care Medicine, sendo especialistas de várias áreas: cuidados intensivos, pneumologia, infectologia e cirurgia.
Definição anterior
Até as últimas diretrizes, publicadas em 2012, a sepse era definida como sendo um conjunto de alterações orgânicas resultantes de uma síndrome de resposta inflamatória sistêmica (SIRS) associada à um processo infeccioso.
Conceito de SIRS
A SIRS é definida é definida como sendo a presença de 2 ou mais dos seguintes critérios:
- Temperatura >38ºC (febre) ou <36ºC (hipotermia);
- Frequência cardíaca > 90 bpm (taquicardia);
- Frequência respiratória > 20/min. ou Paco2 < 32 mmHg;
- Contagem de leucócitos no sangue >12.000/mm3 ou >10% de células jovens (bastonetes, etc.)
Novas definições sobre sepse e choque séptico
O novo consenso propõe as seguintes definições sobre sepse e choque séptico:
Definições:
- Sepse: disfunção de órgãos potencialmente fatal causada por uma resposta desregulada e exagerada do hospedeiro perante uma infecção.
- Choque séptico: é a sepse associada à alterações celulares e metabólicas capazes de aumentar significativamente a mortalidade.
Critérios clínicos para identificar:
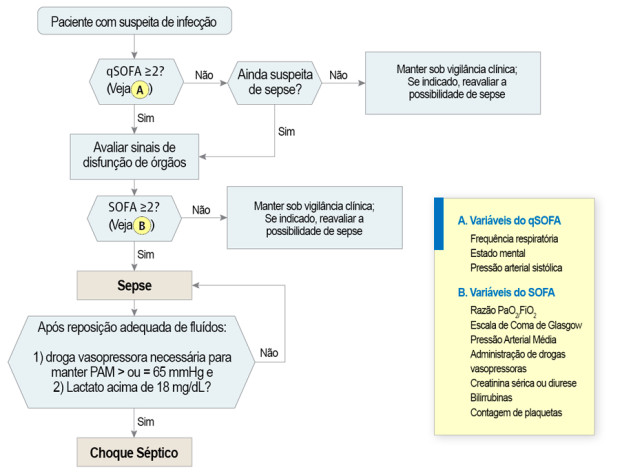
- Sepse: corresponde a infecção suspeitada ou documentada com aumento ≥2 pontos no SOFA (uma escala de disfunção orgânica);
- Choque séptico: corresponde à sepse com a necessidade de uso de droga vasopressora (adrenalina, vasopressina, etc) para manter a pressão arterial média ≥ 65 mmHg e com lactato elevado >2 mmol/L (18 mg/dL) mesmo após reposição de fluidos adequada. Pacientes com estes critérios têm uma mortalidade maior que 40%.
Certamente estas definições trazem mudanças significativas. Por exemplo, por decisão unânime da Task Force, os critérios de SIRS não foram incluídos nas definições de sepse e choque séptico. Os especialistas apontaram como motivos o facto de os critérios de SIRS não estarem presentes apenas quando há uma infecção; várias outras situações ocorrem com resposta inflamatória sistêmica (SIRS), mesmo aquelas não fatais e sem infecção (grandes cirurgias, por exemplo). Por outro lado, estudos indicam que 1 em cada 8 pacientes admitidos nos cuidados intensivos com infecção e disfunção de órgãos, na Austrália e Nova Zelândia, não apresentavam pelo menos 2 critérios de SIRS.
Disfunção ou falência orgânica
Assim como era nas anteriores recomendações, o actual consenso leva em consideração a disfunção de órgãos na graduação do estado de sepse. Vários scores foram criados para avaliar a gravidade das disfunções orgânicas, baseados nos achados clínicos, exames laboratoriais e intervenções terapêuticas. No presente consenso recomenda-se a utilização do Sequential Organ Failure Assessment (SOFA), que avalia a probabilidade de morte. Quanto maior o SOFA, maior é a mortalidade (Veja aqui a tabela do SOFA). Considera-se disfunção orgânica se o SOFA≥2.
Razão PaO2/FiO2
Escala de Coma de Glasgow
Pressão Arterial Média
Administração de drogas vasopressoras
Creatinina sérica ou diurese
Bilirrubinas
Contagem de plaquetas
Em pacientes internados em unidades de cuidados intensivos (UTI), com prognóstico reservado, pode ser usado o qSOFA (quick SOFA, ou SOFA rápido em inglês), na beira do leito pois não necessita de exames laboratoriais. Veja na tabela abaixo:
Frequência respiratória ≥22/min
Alteração mental
Pressão arterial sistólica ≤100 mm Hg
O gráfico abaixo descreve o algoritmo proposto para definição de sepse e choque séptico.
Este artigo reforça ainda a necessidade de reconhecimento precoce e tratamento adequado dos pacientes com sepse ou com risco de desenvolverem sepse.
Artigo Original (leia aqui, grátis)
Leia também
Por: Osvaldo Lourenço, médico cardiologista.
Importante: apesar de citar alguns casos, este artigo não tem como objectivo questionar a opção de muitos angolanos em procurar atendimento médico no exterior, sendo este um direito de qualquer pessoa. Também, apesar de descrever a opinião de pessoas ouvidas, não significa que pense da mesma forma e não tenho nenhuma intenção de questionar a competência de qualquer médico angolano ou a medicina angolana.
“Sempre que eu ou meus familiares tem algum problema de saúde procuramos sair do país para se tratar, o mais rápido possível” foi o que disse uma cidadã angolana enquanto estava fora do país. Ela continua, e mostrando grande preocupação me pergunta e ela responde, “ir à um hospital público em Angola? Nem pensar”. “Por isso”, diz ela, “se você tiver seu familiar doente em Angola, faça o possível de evacuá-lo”. Ela conclui dizendo, de forma resumida e sem saber que estava falando com um médico angolano, que ‘não confia nem nos médicos angolanos nem nos hospitais de Angola’.
Esta conversa recente com uma cidadã angolana é apenas uma de muitas que tive com angolanos que buscam tratamento médico fora de Angola. Na maioria dos casos têm-se ouvido críticas aos profissionais de saúde (médicos em particular) e, geralmente, citando situações específicas relacionadas à supostos erros médicos, diagnósticos clínicos errados, falta de ética e deontologia, etc.
Recentemente o caso de uma bem-conhecida jornalista chamou atenção da sociedade e levantou respostas e debates, nas redes sociais, principalmente de médicos angolanos. Segundo noticiado na ocasião, a referida jornalista foi internada em uma clínica de Luanda onde, supostamente, foi dado um diagnóstico errado de acidente vascular cerebral (AVC), comummente chamada trombose, diagnóstico que, supostamente, foi “desmentido” após a mesma ser levada de urgência para um país europeu.
Não é raro ouvir-se de figuras públicas angolanas que, padecendo de um problema de saúde, procuram ou são levados para outros países em busca da cura. Mas não são só as elites que procuram atendimento médico do exterior. Penso que cada vez mais pessoas da classe média estão fazendo isto. Os países mais procurados, penso, são a Namíbia e África do Sul (talvez pela proximidade com Angola), Portugal e o Brasil.
Infelizmente, apesar de a maioria dos com quem tenho falado, referirem as precárias condições de atendimento médico nos hospitais públicos, a maioria diz que mesmo em hospitais privados (clínicas) a qualidade do atendimento médico nem sempre é dos melhores. No entanto, muitos também reconhecem que os médicos não têm a culpa toda e que a falta de meios de trabalho limita o que podem fazer.
Um outro aspecto me chama a atenção. Até alguns anos atrás, não era raro ver pacientes angolanos, em hospitais públicos e privados, preferirem ser atendidos por médicos estrangeiros (brasileiros, cubanos, etc.) em detrimento de um médico angolano. Eu mesmo presenciei algumas situações destas. Hoje verifico que existe um aumento nas críticas até para estes médicos. Não é infrequente ouvir pacientes reclamando de supostos erros cometidos por médicos estrangeiros que exercem em Angola.
É óbvio que estas observações têm certos vieses e que não existem estudos que avaliam o grau de satisfação dos pacientes em Angola e a confiança destes nos médicos angolanos. Por isso não é possível tirar conclusões estatisticamente válidas. Também é verdade a narrativa de que a qualidade do atendimento do médico, como de qualquer profissional de saúde, se insere no contexto em que o mesmo está inserido, ou seja, das condições que disponibilizados para o seu trabalho.
A minha opinião sobre a medicina angolana
Em qualquer lugar existem profissionais competentes e profissionais incompetentes. Logo não se pode generalizar as críticas, misturando todo mundo no mesmo “saco”. Entretanto, acho que é importante que os médicos que actuam em Angola comecem a debater em fóruns próprios (congressos da classe, por exemplo) estas questões. Algumas questões que posso levantar são:
- A procura de atendimento médico no exterior do país resulta apenas da falta de condições nos hospitais? Ou também refletem uma falta de confiança na qualidade dos profissionais de saúde (médicos) em Angola?
- Se for o caso, como se pode recuperar a credibilidade dos médicos angolanos e a confiança dos pacientes nos hospitais do país?
- É possível, para os médicos em Angola, exercer uma medicina que basicamente atenda ou resolva os principais problemas de saúde que reduza a necessidade de busca de atendimento no exterior?
- Até que ponto o médico deve recomendar ao seu paciente buscar atendimento no exterior, quando muitas vezes resulta em enorme sacrifício financeiro para a família?
- Como melhorar a qualidade dos serviços prestados para que procedimentos de diagnóstico e tratamentos mais complexos possam ser realizados no país, sem necessidade ir ao exterior?
Precisamos reconhecer que a medicina angolana precisa avançar muito. Existe ainda uma limitação enorme na disponibilidade de especialistas e de meios de diagnóstico e tratamento. Muitos casos de alta complexidade não podem ser resolvidos em Angola, ou os centros que podem não são suficientes para atender a demanda. Nestes casos, é indiscutível a necessidade de se procurar ajuda médica no exterior e acho que seria injusto falar em falta de confiança. No entanto não é raro se deparar com casos que certamente poderiam ser resolvidos no país, poupando assim os sacrifícios que as famílias fazem e reduzindo a saída de divisas, principalmente em momentos de crise.
Existem alguns casos que notoriamente poderiam ser resolvidos em Angola e até os pacientes talvez saibam disso. No entanto, quando se pergunta porque não tratou em Angola, a resposta mais frequente, mesmo que nas entrelinhas, é: “não confio nos médicos em Angola”. Noutros casos, os pacientes são encaminhados para uma avaliação diagnóstica ou para um tratamento sem o mínimo de avaliação prévia para o referido problema em Angola.
Para dar um exemplo esclareça o que disse, deixa citar o caso de um paciente que foi diagnosticado com “problema na tireóide” e “arritmia grave no coração” num hospital privado. O paciente foi orientado a ir para o exterior do país com “urgência”. No entanto, o mesmo não havia realizado nenhum exame para avaliação da função da glândula tireóide (TSH, T4 livre, T3, por exemplo) e nem um electrocardiograma de repouso (de 12 derivações) ou Holter de 24 horas. Se todos estes exames podem ser realizados em Angola, porque não fazê-los? Será que o próprio médico não confia nos exames realizados em Angola? Se tivesse feito estes exames em Angola talvez teria evitado que o paciente fizesse gastos desnecessários, uma vez que depois realizar tais exames se mostrou que o paciente não tinha nenhum destes problemas.
Um pilar que garante confiança na relação médico paciente é a boa comunicação do médico com seu paciente. Eu verifico que alguns pacientes procuram atendimento médico no exterior por não se lhe explicar claramente o seu problema. Por exemplo, há pacientes que dizem que passaram em ‘vários hospitais e médicos em Luanda e ninguém descobria o seu problema ou diziam que estava tudo bem’ e que, segundo eles, só se descobriu a doença na Namíbia ou no Brasil. Ao verificar os exames é possível, nalguns casos, encontrar exames realizados em Angola que já davam o diagnóstico. Será que o médico não conversou o suficiente ou não foi claro? Ou será que o paciente é que não confiou?
Claro que algumas atitudes do médico podem reduzir do paciente. Por exemplo, é frequente o paciente ouvir do seu médico que o exame “está tudo bem”. O paciente talvez se pergunte: “se está tudo bem, porque sinto estas dores?”. É claro que para o médico o está “tudo bem” significa que, para aqueles exames, não foram constatas alterações. Para o paciente, porém, o “está tudo bem” quer dizer que literalmente está tudo bem, ou seja, que com os exames que o médico realizou, todas as possíveis doenças foram investigadas e deram negativas. Assim, se os sintomas persistem o paciente começa a desconfiar do médico e talvez a procurar solução fora do país.
Assim, concluindo, cada vez mais angolanos buscam assistência médica no exterior, uns com problemas de alta complexidade e outros problemas menos graves que poderiam ser tratados em Angola. Vários são os motivos da busca de uma solução no exterior, mas cabe a nós profissionais avaliarmos até que ponto esta “fuga” para o exterior representa uma falta de confiança na nossa medicina e como podemos todos podemos contribuir para uma medicina angolana resolutiva, em que os pacientes confiem. Que se possa continuar trabalhando para que procedimentos complexos sejam realizados no país.
A saúde (a medicina em particular) e a educação são consideradas duas áreas fundamentais para o desenvolvimento social e intelectual dos indivíduos na maioria das sociedades. É igualmente sabido que a “confiança” é um ingrediente básico e indispensável na relação médico-paciente, ou melhor, na relação entre o paciente e o médico. A falta de confiança nesta relação pode levar, entre outros, à não adesão do paciente às orientações do seu médico, à excessivos questionamentos quando a conduta do profissional de saúde, à procura de outro médico que, na sua visão, vai resolver seus problemas e, no caso de insatisfação por algum resultado não esperado pelo paciente, à abertura de processo administrativo, medico-legal ou até mesmo criminal.
Assim, apesar de ser inquestionável a importância da confiança na relação médico-paciente, as mudanças nos sistemas de saúde e o acesso cada vez maior do “leigo” à informação até outrora considerada exclusiva para os “iluminados”, tem levado alguns estudos concluírem que existe uma forte pressão sobre esta relação, até mesmo minando-a.
O surgimento de ferramentas de pesquisa online, como o Google (alguns o chamam de Dr. Google) possibilitou que pacientes obtivessem informações médicas de forma cada vez mais simples e clara e isto aumentou o seu senso crítico. Entretanto, a evidência mostra que a maioria dos pacientes ainda confiam que seu médico actua no seu melhor interesse.
A verdade, porém, é que “confiança do paciente” é uma variável complicada, multidimensional e definida de vária maneiras. Alguns teóricos afirmam que a confiança do paciente é um conjunto de crenças ou expectativas de que seu médico irá se comportar de alguma forma que ele mesmo espera. Outros destacam uma natureza mais afectiva, identificando a confiança do paciente como um sentimento tranquilizador em relação ao médico e suas intenções. Entre os aspectos mais frequentemente usados pelos pacientes para descreverem a sua confiança no médico são a competência, compaixão, privacidade, confidencialidade, confiabilidade, segurança e comunicação.
Um importante estudo foi realizado por Tom e Campbell. Os pacientes foram questionados sobre casos específicos que afectaram positiva ou negativamente a sua confiança no médico. A maioria dos casos relatados estavam relacionados com o comportamento e a atitude do médico. Os pacientes deste estudos relataram que a confiança foi fortemente determinada por suas avaliações sobre a comunicação do médico, a compaixão, compreensão e honestidade. Não surpreendentemente, o estudo também confirmou a hipótese de que a confiança no médico aumenta a probabilidade de aderir à recomendação do médico.
Algumas ferramentas foram criadas para avaliação da confiança do paciente, as mais citadas são a Escala de Confiança no Médico (de Anderson e Dedrick), o Questionário sobre Avaliação dos Cuidados Primários (de Safran) e a Escala de Confiança do Paciente (de Kao).
A Escala de Confiança no Médico, avalia a confiança o paciente com forme o seguinte questionário:
Escala de Confiança no Médico (de Anderson e Dedrick)
Até que ponto você confia em seu médico?
- Duvido que meu médico realmente se preocupa comigo como pessoa;
- Meu médico geralmente leva em conta minha necessidade e as coloca em primeiro lugar;
- Confio muito no meu médico de modos que eu sempre procuro seguir suas orientações;
- Se o meu médico me diz que algo é assim, então deve ser verdade;
- Às vezes desconfio da opinião do meu médico e gostaria de uma segunda opinião;
- Confio na opinião do meu médico sobre minha saúde;
- Acho que meu médico não faz tudo o que pode pela minha saúde;
- Eu confio que meu médico coloca as minhas necessidades médicas acima de todas as outras considerações quando se tratam meus problemas médicos;
- O meu médico é um especialista ao tratar de problemas médicos como o meu;
- Confio que meu médico me diga que houve um erro durante o meu tratamento;
- Algumas vezes me preocupo que meu médico não mantenha em privado as coisas que conversamos.
Veja os outros critérios de avaliação da confiança do paciente aqui
Um outro estudo importante, realizado por Safran et al procurou relacionar o grau de confiança do paciente com outros parâmetros, nomeadamente, adesão às recomendações do médico, satisfação com o seu médico e melhora na qualidade de saúde. Apesar de os pesquisadores não terem demostrado uma relação independente entre a confiança do paciente e a melhora na saúde, a confiança foi o factor que de forma independente foi mais fortemente associado com a satisfação com o médico e adesão ao tratamento.
Desta forma, e em forma de conclusão, podemos dizer que aspectos do comportamento médico como competência, compaixão, confiabilidade, integridade e comunicação aberta são os elementos essenciais e indispensáveis para que o paciente confie no seu médico, de tal modo que a relação médico-paciente resulte em bem-estar para ambos.
Bibliografia recomendada
- Steven D Pearson, Lisa H Raeke. Patients’ Trust in Physicians: Many Theories, Few Measures, and Little Data. J Gen Intern Med. 2000 Jul; 15(7): 509–513.
- Thom DH, Campbell B. Patient-physician trust: an exploratory study. J Fam Pract. 1997;44:169–76.
- Anderson LA, Dedrick RF. Development of the Trust in Physician scale: a measure to assess interpersonal trust in patient-physician relationships. Psychol Rep. 1990 Dec; 67(3 Pt 2):1091-100.
- Safran DG, Taira DA, Rogers WH, Kosinski M, Ware JE, Tarlov AR. Linking primary care performance to outcomes of care. J Fam Pract. 1998 Sep; 47(3):213-20.
- Thom DH, Ribisl KM, Stewart AL, Luke DA. Further validation and reliability testing of the Trust in Physician Scale. The Stanford Trust Study Physicians. Med Care. 1999 May;37(5):510-7.
- Kao AC, Green DC, Zaslavsky AM, Koplan JP, Cleary PD. The relationship between method of physician payment and patient trust. JAMA. 1998;280:1708–14

O dia 22 de fevereiro ficará na memória de mais um grupo de médicos angolanos que concluíram especialização médica. O grupo de 12 médicos da Clínica Multiperfil inclui especialistas em cardiologia, ecocardiografia, nefrologia, ortopedia, patologia clínica, ressonância magnética e tomografia cardíacas, oftalmologia, anestesiologia, gastrenterologia e endoscopia.
O evento de entrega de certificados, que teve lugar num dos anfiteatros da Faculdade de Medicina da Universidade de São Paulo, contou com ilustres figuras da Faculdade de Medicina da USP, da Fundação Faculdade de Medicina (FFM), do Hospital das Clínicas da FMUSP, da Escola de Educação Permanente do HCFMUSP, além de renomados professores de vários departamentos. A Clínica Multiperfil, por sua vez, esteve representada ao mais alto nível pelo Dr. Manuel Dias dos Santos, Presidente do Conselho de Administração, que coordena o programa pela parte angolana.
No seu discurso, o Dr. Manuel Dias dos Santos agradeceu às instituições brasileiras pela parceria na formação dos profissionais angolanos e destacou o papel que estes médicos vão desempenhar na resolução de problemas de saúde na população angolana. Apelou igualmente, aos recém-especialistas, para a necessidade de exercerem suas actividades profissionais com zelo e ética.
Por seu lado, o Director da Faculdade de Medicina da USP, Prof. José Otávio Costa Auler Jr, destacou a importância da cooperação com Angola, pela necessidade de internacionalização da instituição que dirige. Na cerimonia foram homenageados docentes que de forma directa contribuíram a formação dos especialistas angolanos.

Ao tomar a palavra, o Dr. José Pereira Bravo falou em nome dos recém formados. Garantiu os recém-especialistas estão prontos para aplicar todo conhecimento e habilidades adquiridas para contribuir para o desenvolvimento do país.
Os médicos que agora terminam a especialização fazem parte de um Programa de Especialização de Médicos que a Clínica Multiperfil leva a cabo em parceria com a Fundação Faculdade de Medicina, instituição que administra financeiramente o Hospital das Clínicas da Faculdade de Medicina da USP. O acompanhamento didático e pedagógico é feito pela Escola de Educação Permanente (EEP) do HCFMUSP por meio do Programa de Cooperação Internacional de Capacitação para Profissionais da Saúde.
A formação que dura, em média, 3 anos inclui 1 ano de clínica médica e 2 ou mais anos de especialização propriamente dita. Durante o 1º ano de Estágio Básico, os médicos passam por vários estágios, incluindo, clínica médica (medicina interna), unidade de pronto-socorro (banco de urgência), unidades de cuidados intensivos, atendimentos ambulatórios, hospital de doenças infecciosas, etc. Antes sua ida para o Brasil os médicos devem exercer actividade médica na clínica durante 1 ano, período no qual são realizadas várias actividades formativas.
Durante o Estágio especializado, com duração entre 2 a 3 anos, os médicos recebem uma formação específica, nas várias especialidades médicas ou cirúrgicas.

O Programa de Cooperação Internacional para Capacitação de Profissionais da Saúde
O Programa de Cooperação Internacional destina-se a profissionais estrangeiros da área da saúde, graduados fora do Brasil, com ou sem experiência em sua área de atuação que tenham interesse em estágio no Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo – HCFMUSP.
O estágio exige dedicação exclusiva em período integral e restrita ao HCFMUSP, não sendo permitida atuação fora do Complexo. As atividades serão realizadas sempre sob a supervisão do Corpo Clínico.
O estágio compreende um ano, denominado Estágio Básico, que se destina a uniformizar os conhecimentos básicos da área, seguido de período denominado Estágio Especializado, com duração e programa semelhante ao da Residência Médica.
O Programa de Cooperação Internacional para Capacitação de Profissionais da Saúde é administrado pelo Comitê Gestor, composto por representantes das seguintes ordens:
- Diretoria da Faculdade de Medicina da Universidade de São Paulo – FMUSP
- Diretoria Clínica do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo – HCFMUSP
- Superintendência do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo – HCFMUSP
- Escola de Educação Permanente – EEP
- Fundação Faculdade de Medicina – FFM
Fonte: EEP-HCFMUSP. Ver no site
Com este programa da Multiperfil já foram formados várias dezenas de especialista nas várias áreas médicas e cirúrgicas, a maioria dos quais já regressou ao país para, desta forma, contribuir para a melhoria do atendimento médico prestado às populações na clínica e no país como um todo.
Lembramos que a Clínica Girassol possui um programa de formação de especialistas nos mesmos moldes que os da Clínica Multiperfil.
O uso das estatinas por 5 anos mostrou-se eficaz e foi associado com a melhora na qualidade de vida, principalmente pela significativa redução da mortalidade por doenças cardiovasculares, após 20 anos, reforçando assim as estratégias de uso das estatinas para a prevenção primária.
O estudo WOSCOPS (West of Scotland Coronary Prevention Study), publicado recentemente na revista Circulation avaliou o uso das estatinas para a prevenção primária em homens com idade entre 45 e 64 anos, com hipercolesterolemia, isto é, níveis elevados de lipoproteínas de baixa densidade (LDL, sigla em inglês). Ao todo 6595 indivíduos foram incluídos e distribuídos de forma aleatória (randomizada) em 2 grupos, pravastatina 40 mg versus placebo, por cerca de 5 anos. Entretanto, o uso de dados de registros electrônicos de serviços de saúde permitiu determinar a ocorrência de eventos cardiovasculares durante um período de 20 anos, de modos que se fez uma análise do impacto do uso das estatinas num período de seguimento mais longo.
O período médio de seguimento dos pacientes foi de 18 anos, a média de idade 55 anos e a média de LDL de 192 mg/dl. Na população estudada, o uso de pravastatina reduziu de forma estatisticamente significativa a mortalidade geral (p = 0,0007), atribuído principalmente pela redução da mortalidade cardiovascular (p = 0,0004), entretanto com pouca redução na mortalidade por acidente vascular cerebral (AVC). O grupo que uso a estatina também apresentou redução significativa nas taxas de hospitalizações por todos eventos coronários (18% menos), por infarto do miocárdio apenas (24% menos) e por insuficiência cardíaca (35% menos que no grupo placebo). Entretanto, esta redução não foi verificada nas taxas de hospitalizações por AVC.
O estudo WOSCOPS mostrou ainda que não houve diferenças significativas, entre os grupos pravastatina e placebo, no que diz respeito à redução de hospitalizações por causas não-cardiovasculares e ainda que a diferença foi pequena para as complicações associadas ao diabetes.
As estatinas
As estatinas constituem a principal classe de fármacos usadas no tratamento de dislipidemias. O seu uso demonstrou reduzir a taxa de eventos cardiovasculares (em até 40%) e, por isso, são parte fundamental das estratégias de prevenção primária e secundária. As estatinas reduzem as taxas de infarto agudo do miocárdio, de acidente vascular cerebral, de doença arterial periférica, promovem a estabilização da placa aterosclerótica, entre outros benefícios.
As estatinas reduzem os níveis de LDL através da inibição da enzima HMG-CoA redutase (3-hidroxi-3-metil-glutaril-coenzima A reductase), a enzima limitadora da formação de colesterol no fígado. Os fármacos mais importantes deste grupo são: sinvastatina, atorvastatina, pravastatina, rosuvastatina.
Comentando os resultados deste estudo, o Dr. Melvyn Rubenfire, MD, fellow da American College of Cardiology, afirmou que ‘este artigo reforça as evidências de ensaios clínicos que mostraram benefícios do uso das estatinas sem alteração do risco de morte ou hospitalizações por causas não-cardíacas e que os resultados do estudo WOSCOPS em 15 de seguimento provêm dados sobre a custo-efectividade do uso de estatinas em homens de meia-idade com hipercolesterolemia grave’.
Autores do estudo: Ford I, Murray H, McCowan C, Packard CJ.
Título original: Long Term Safety and Efficacy of Lowering LDL Cholesterol With Statin Therapy: 20-Year Follow-Up of West of Scotland Coronary Prevention Study
Referência: Circulation. February 10, 2016;
Leia também
O tratamento percutâneo com colocação de stent foi não inferior quando comparado com a endarterectomia (cirurgia) em pacientes assintomáticos com idade inferior a 80 anos com estenose grave das carótidas, no estudo ACT1.
O estudo Asymptomatic Carotid Trial 1 (ACT 1) foi publicado online pelo New England Journal of Medicine (NEJM). Foram incluídos 1453 pacientes entre 2005-2013 distribuídos de forma aleatória para implante de stent de carótida (n = 1.089) ou endarterectomia (n = 364). Os critérios de inclusão foram: idade menor que 80 anos, sem sintomas em, pelo menos 180 dias, com estenose grave (pelo menos 70%) na ultra-sonografia ou angiografia.
A população estudada tinha idade média de 67,8 anos e o grau de oclusão da carótida foi, em média, 73%.
O estudo foi desenhado com objetivo de demonstrar a não inferioridade do procedimento (stent da carótida) em relação ao procedimento cirúrgico (endarterectomia). Para demostrar a não inferioridade, foi avaliado um desfecho primário composto de acidente vascular cerebral, infarto do miocárdio, mortalidade no prazo de 30 dias de procedimento e acidente vascular cerebral ipsilateral entre 31 dias e 1 ano. O limite superior do intervalo de confiança unilateral de 95% para a diferença foi de 2,27%, o que estava abaixo do ponto 3-percentual de margem não inferioridade pré-especificado.
Comentando o estudo para o Medscape Medical News, Martin Brown, MD, que liderou o estudo ICSS (que sugeriu endarterectomia era preferível em comparação com implante de stent em pacientes sintomáticos), disse que ainda favoreceria endarterectomia em pacientes assintomáticos após o estudo ACT 1 por causa do risco de AVC peri-procedimento.
Os autores concluíram que neste ensaio envolvendo pacientes assintomáticos com estenose carotídea grave, que que não eram de alto risco de complicações cirúrgicas, o implante de stent foi não inferior à endarterectomia no que diz respeito à taxa de desfecho primário composto em 1 ano. Na análise que inclui após 5 anos de seguimento, não houve diferenças significativas entre os grupos de estudo nas taxas de acidente vascular cerebral não relacionado aoprocedimento, acidente vascular de todas as causas e na sobrevida.
Leia o artigo original no NEJM (Abstract)
Doença das artérias carótidas
As carótidas (direita e esquerda) são as principais artérias que suprem o cérebro de oxigênio e nutrientes. A doença das artérias carótidas ocorre quando uma placa aterosclerótica (composta essencialmente de gordura, colesterol, cálcio e outros elementos do sangue) se forma na parede da artéria. Com o tempo, esta placa pode reduzir o fluxo de sangue para o cérebro levando à isquemia cerebral (acidente vascular cerebral ou AVC).
O AVC também pode ocorrer quando a placa aterosclerótica se solta levando a oclusão de uma artéria. Também pode ocorrer uma ruptura da placa com exposição do conteúdo interno da placa. A placa aterosclerótica é formada por vários elementos pro-coagulantes e seu contacto com langue desencadeia uma série de eventos que culminam com a agregação das plaquetas e formação de coágulo. Este coágulo, ao se deslocar pode ocluir um vaso levando ao AVC.
A endarterectomia e angioplastia da carótida
A endarterectomia carotídea é um tipo de cirurgia feita para prevenir acidente vascular cerebral em pessoas que têm doença da artéria carótida. O procedimento consiste basicamente na incisão da artéria e retirada das placas de gordura.
A angioplastia é uma alternativa ao tratamento cirúrgico. Consiste na colocação de um stent que mantem aberto o local com lesão. Primeiro, um balão acoplado à um cateter é usado para expandir o local, abrir a artéria e restaurar o fluxo. Para impedir que a artéria volte a fechar, é geralmente colocado um stent.
Assista aos 2 vídeos a seguir e aprenda mais sobre os dois procedimentos.
Leitura recomendada
- Mohler ER, et al. Management of symptomatic carotid atherosclerotic disease. http://www.uptodate.com/home. Accessed April 10, 2014.
- Angioplasty and vascular stenting. Radiological Society of North America. http://www.radiologyinfo.org/en/info.cfm?pg=angioplasty. Accessed April 10, 2014.
- Mantese VA, et al. The carotid revascularization endarterectomy versus stenting trial (CREST): Stenting versus carotid endarterectomy for carotid disease. Stroke. 2010;41:S31.
- Carotid Artery Disease. Medline Plus
- Carotid angioplasty and stenting. Mayo Clinic
Um novo estudo confirmou que existe associação entre os inibidores da bomba de protões (IBP) e aumento do risco de demência em pacientes mais idosos. Os IBP são medicamentos que tratam dispepsia, úlceras pépticas, e outras desordens relacionadas com o ácido do tracto gastrointestinal superior.
O estudo
O estudo realizado no Centro Alemão de Doenças Neurodegenerativas, foi publicado na revista da Associação Médica Americana (JAMA). O estudo foi publicado na sequência de um outro estudo na mesma revista. No entanto, diferentemente do estudo anterior que era baseado em registro de prontuários médicos, o estudo actual incluiu um maior número de pacientes, tendo sido usados dados um serviço de seguros obrigatório na Alemanha, abrangendo um terço da população alemã e cerca de 50% de toda população idosa do país. Os dados incluíram o diagnóstico e a prescrição.
Os IBPs, que inclui omeprazol, pantoprazol e esomeprazol, estão entre os medicamentos mais prescritos no mundo, especialmente em idosos. No entanto, alguns estudos sugerem que até 70% das prescrições destes fármacos são inapropriadas.
A análise incluiu 73,679 indivíduos com idades entre 75 anos ou mais que inicialmente não tinham demência no início do estudo. Ao longo do estudo (2004 – 2011), 29,510 indivíduos foram diagnosticados com demência. Mais de metade (59,0%) tinham um diagnóstico de, pelo menos, dois tipos diferentes de demência.
Os resultados mostraram que 2950 pacientes usaram regularmente um inibidor da bomba de protões. Esses usuários tinham um risco significativamente maior de demência em comparação com aqueles que não tomam esta droga (Risco Relativo de 1,44; P <0,001).
Os mecanismos desta relação ainda não estão claros, mas pelo menos dois foram avançados. Uma hipótese é a de que os IBPs aumentam a substância beta amiloide no cérebro e a outra tem que ver com a deficiência de vitamina B12 decorrente do uso dos fármacos.
O estudo anterior do mesmo grupo encontrou uma relação similar entre o uso dos IBPs e demência. O estudo (AgeCoDe) incluiu 3327 pessoas com idade acima dos 75 anos.
O Dr. Willy Gomm, PhD, em comentário ao Medscape Medical News disse que “os médicos deveriam seguir as diretrizes para o uso dos inibidores da bomba de protões para se evitar prescrições desnecessárias e inapropriadas”.
Existem alternativas ao uso dos inibidores da bomba de protões, como os anti-histamínicos H2 (cimetidina, ranitidina, etc.), análogo das prostaglandinas (por exemplo o misoprostol, excepto em gestantes pelo risco de aborto) e antiácidos (sulfato de magnésio, por exemplo).
Os inibidores da bomba de protões
Os Inibidores da bomba de protões são um grupo de fármacos, usados no tratamento de úlceras gastrointestinais. Substituíram largamente os anti-histamínicos H2, com mais efeitos secundários, nessa função.
Inibem irreversivelmente a bomba (canal) de protões, ou H+/K+ ATPase, na membrana das células parietais gástricas. A diminuição da atividade dessa proteína diminui a concentração do protão H+ no lúmen gástrico, e, portanto, aumenta o pH, tornando-o menos ácido. A acidez gástrica é altamente agressiva, e uma vez formada uma úlcera ela só é curável se for diminuída a secreção ácida.
Todos os representantes dessa classe são similares entre si, reduzindo em até 95% a produção diária de ácido gástrico.
Para além de seu uso no tratamento da úlcera péptica, os IBPs são largamente usados para a prevenção de lesões gastrointestinais pelo uso de anti-inflamatórios não esteróides (por exemplo, ibuprofeno, indometacina, diclofenaco) e de ácido acetilsalicílico (aspirina), associação na erradicação de infecção pelo H. pylori, além do tratamento da doença de refluxo gastroesofágico (DRGE).
Leia o artigo original neste link
Leitura recomendada
- Uso racional dos inibidores da bomba de protões
- SOLL, A.H. Consensus conference. Medical treatment of peptic ulcer disease. Practice guidelines. Practice Parameters Committee of the American College of Gastroenterology. JAMA, Chicago, 275, 622-629, 1996
- YEOMANS, N.D. et al. A comparison of omeprazole with ranitidine for ulcers associated with nonsteroidal antiinflammatory drugs. N Engl J Med, 338, 719-726, 1998
- USO CRÔNICO DE FÁRMACOS INIBIDORES DA BOMBA DE PRÓTONS: EFICÁCIA CLÍNICA E EFEITOS ADVERSOS
- Wise J. Proton pump inhibitors may be linked to dementia risk. 2016 Feb 16;352:i972.
- Gomm W, von Holt K, Thomé F, Broich K, Maier W, Fink A, Doblhammer G5, Haenisch B. Association of Proton Pump Inhibitors With Risk of Dementia: A Pharmacoepidemiological Claims Data Analysis. JAMA Neurol. 2016 Feb 15.
- Haenisch B, et al. Risk of dementia in elderly patients with the use of proton pump inhibitors. Eur Arch Psychiatry Clin Neurosci. 2015 Aug;265(5):419-28.
- Badiola N, Alcalde V, Pujol A, Münter LM, Multhaup G, Lleó A, Coma M, Soler-López M, Aloy P. The proton-pump inhibitor lansoprazole enhances amyloid beta production.
- Howden CW. Management of acid-related disorders in patients with dysphagia. Am J Med. 2004 Sep 6;117 Suppl 5A:44S-48S.
As estatinas
As estatinas são uma classe de fármacos usados para o tratamento de hipercolesterolemia (níveis altos de colesterol) por inibirem a enzima HMG-CoA redutase (3-hidroxi-3-metil-glutaril-coenzima A reductase), a enzima limitadora da formação de colesterol no fígado.
Os fármacos mais importantes deste grupo são: sinvastatina, atorvastatina, pravastatina, rosuvastatina.
As estatinas constituem a principal classe de fármacos usadas no tratamento de dislipidemias. O seu uso demonstrou reduzir a taxa de eventos cardiovasculares (em até 40%) e, por isso, são parte fundamental das estratégias de prevenção primária e secundária. As estatinas reduzem as taxas de infarto agudo do miocárdio, de acidente vascular cerebral, de doença arterial periférica, promovem a estabilização da placa aterosclerótica, entre outros benefícios.
O uso das estatinas é geralmente bem tolerado. Estudos randomizados demonstraram que os efeitos colaterais (incluindo a dor muscular) das estatinas são similares ao grupo placebo e em alguns casos até mais toleráveis que os efeitos de outros fármacos usados para o tratamento de doenças cardiovasculares (DCV), como os beta-bloqueadores e inibidores da enzima conversora da angiotensina. No entanto, as estatinas podem causar um efeito colateral grave, uma miosite, definida pela presença de dor muscular e elevação significativa da concentração sérica de creatinina quinase (CK), uma enzima que participa do metabolismo muscular.
Outros efeitos colaterais das estatinas incluem dor abdominal, fadiga, elevação de enzimas hepáticas (TGO e TGP), neuropatia periférica, insônia e sintomas neuro-cognitivos. Dados de registros de pacientes sugerem que 7-29% dos pacientes que usam estatinas apresentam algum sintoma muscular e isto contribui para uma taxa alta de descontinuação do fármaco (até 75%) após 2 anos de uso. Infelizmente, esta descontinuação está associada ao aumento na taxa de mortalidade. Uma metanálise mostrou até 15% de risco de DCV mais baixo nos pacientes aderentes, comparado com o grupo de pouco ou não aderentes.
O estudo STOMP (Effects of Statins on Muscle Performance), randomizado, duplo-cego, foi realizado especialmente para avaliar os efeitos do uso das estatinas sobre os sintomas musculo-esqueléticos. O estudo comparou atorvastatina 80 mg/dia com placebo em 420 pacientes por 6 meses. As diferenças foram pequenas (9,4% vs 4,6% com), sugerindo que a incidência de mialgia seja mais baixa do que dos estudos observacionais. Um outro estudo (Zhang et al.) mostrou que 90% dos pacientes foram capazes de tolerar uma estatina alternativa, sugerindo que os sintomas (dor muscular) podem, em alguns casos, estar associado à outra causa ou não é generalizável para todas as estatinas.
Avaliação e diagnóstico
Num artigo publicado no European Heart Journal (EHJ), foi apresentado um consenso sobre a abordagem dos pacientes com sintomas musculares associados às estatinas (SMAE). Foi sugerido que a avaliação inicial deve incluir uma caracterização adequada dos sintomas, a elevação da CK e sua correlação temporal com o início das estatinas, descontinuação ou troca.
Os sintomas relatados (dor e fraqueza muscular) são geralmente simétricos e proximais, e geralmente acometem grandes grupos musculares. Os sintomas tendem a ocorrer de forma precoce (4 a 6 semanas depois), mas podem ocorrer após vários anos de uso. Os sintomas são mais frequentes em indivíduos fisicamente activos.
O consenso já citado faz a seguinte classificação para os casos com sintomas elevação na CK.
- Mialgia por estatina: dor ou fraqueza muscular associada à CK normal;
- Miosite ou miopatia por estatinas: sintomas musculares associados à aumento da CK > 10 vezes acima do limite superior;
- Rabdomiólise: sintomas musculares e CK > 40 vezes acima do limite superior, quando associado à disfunção renal e/ou mioglobinúria;
Na maioria dos casos os sintomas musculares não estão associados à elevação da CK. Alguns pacientes apresentam-se com pequeno aumento de até 4 vezes acima do limite superior, e necessitam vigilância pois podem apresentam quadros mais graves.
Alguns pacientes são assintomáticos e a elevação da CK é apenas um achado. Nestes pacientes deve-se buscar uma outra causa (Tireoidopatia? Exercício?).
Factores de risco
Os factores de risco para sintomas associados ao uso de estatinas incluem idade acima de 75 anos, sexo feminino, índice de massa corporal baixo, infecção aguda, hipotireoidismo, diabetes mellitus, deficiência de vitamina D, grandes cirurgias, antecedentes de miotoxicidade com estatinas, actividade física intensa, etc.
Abordagem dos sintomas musculares associados às estatinas
São apresentados 8 pontos a levar em consideração ao abordar um paciente com sintomas associados às estatinas:
- Certifique-se que o paciente tem indicação para o uso de estatinas e se o paciente está ciente dos benefícios do seu uso;
- Avalie se não existe contraindicação do seu uso;
- Informe ao paciente sobre os riscos de “efeitos colaterais” e a alta probabilidade de que estes podem ser controlados;
- Enfatize as medidas não farmacológicas;
- Use estratégias baseados em estatina, preferencialmente, não obstante a presença de sintomas relacionados com estatinas;
- Se os sintomas persistirem, tente usar uma dose baixa ou intermitente, de preferência de uma estatina diferente (potente ou eficaz);
- Use terapias não-estatinas como adjuvantes, para alcançar níveis de LDL mais baixos;
- Não recomende o uso de suplementos para o alívio da dor por não haver evidência do seu uso.
Para os casos com CK < 4 vezes acima do limite superior deve-se reavaliar a necessidade do seu uso (para os de risco CV baixo). Para os indivíduos de alto risco (ex. diabéticos, coronariopatas) deve-se pesar o risco-benefício e, se necessário, usar doses mais baixas e/ou trocar a estatina.
Nos casos com sintomas e CK > 4 vezes do LS e baixo risco CV suspender a estatina e reavaliar a necessidade de estatinas. Se importante, pode-se reintroduzir com dose mais baixa, sempre monitorizando os níveis de CK.
Nos pacientes com sintomas, CK > 4 vezes do LS (mas < 10 vezes) e alto risco CV, pode-se manter a estatina e monitorizar a CK mais de perto.
Quando a CK > 10 vezes acima do limite superior (sem uma causa secundária), deve-se suspender a estatina pelo alto risco de Rabdomiólise. Após normalização da CK pode-se reavaliar a reintrodução com monitorização intensa da CK. Na suspeita de rabdomiólise não reintroduzir estatina.
Rabdomiólise deve ser suspeitada se houver dor muscular grave, fraqueza geral e sinais de mioglobinúria ou mioglominemia. Estes pacientes, e aqueles com níveis muito elevados de CK (por exemplo> 40 x LSN), deverão ser encaminhados para avaliação de lesão renal (urinálise, creatinina sérica). Hidratação intravenosa e alcalinização da urina são recomendadas para o tratamento de rabdomiólise dependendo da gravidade e da presença injúria renal. Se necessário considerar fármacos não-estatina para o tratamento da dislipidemia.
Leia também
Leitura recomendada
Reiner Z, et al. ESC/EAS guidelines for the management of dyslipidaemias: the Task Force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and the European Atherosclerosis Society (EAS). Eur Heart J2011;32:1769–1818
Parker BA, Capizzi JA, Grimaldi AS, Clarkson PM, Cole SM, Keadle J, Chipkin S, Pescatello LS, Simpson K, White CM, Thompson PD. Effect of statins on skeletal muscle function. Circulation 2013;127:96–103.
Heart Protection Study Collaborative Group. MRC/BHF Heart Protection Study of cholesterol lowering with simvastatin in 20,536 high-risk individuals: a randomised placebo-controlled trial. Lancet 2002;360:7–22.
A.L. Mammen. Statin-Associated Autoimmune Myopathy. N Engl J Med 2016; 374:664-669
Ridker PM, et al; JUPITER Study Group. Rosuvastatin to prevent vascular events in men and women with elevated C-reactive protein. N Engl J Med 2008;359:2195–2207.
ACC/AHA/NHLBI Clinical advisory on the use and safety of statins. Circulation 2002;106:1024–1028.
Bosch X, Poch E, Grau JM. Rhabdomyolysis and acute kidney injury. N Engl J Med 2009;361:62–72
A fibrilação atrial (FA) é uma arritmia cardíaca relativamente frequente na prática clínica. Quando um paciente é diagnosticado com fibrilação atrial, duas perguntas são essenciais: (1) é uma arritmia aguda ou persistente? E, dependendo da resposta a esta pergunta, (2) qual a melhor estratégia de tratamento para a arritmia? controle da frequência cardíaca apenas ou tentar reverter e manter em ritmo sinusal? Vários factores interferem na tomada desta decisão clínica: a idade do paciente, o início dos sintomas, o tamanho do átrio esquerdo, cardiopatia estrutural e outras comorbidades associadas, a presença ou não de trombo intracavitário, a preferência do paciente, etc.
Um estudo publicado no Jornal do Colégio Americano de Cardiologia (JACC, sigla em inglês) avaliou o desfecho, em termos de mortalidade, acidente vascular cerebral (AVC) e infarto do miocárdio. O estudo foi retrospectivo e comparou a estratégia de controle do ritmo (n = 2858) contra a estratégia de controle da frequência (n = 4130). A média de idade foi 74 anos, 56% eram homens, 68% tinhas escore de CHADS2 > 2 pontos e a média de seguimento foi de 2,3 anos.
Apesar de uma análise não ajustada mostrar uma superioridade da estratégia de controle do ritmo quanto a mortalidade, mortalidade cardiovascular e AVC isquêmico ou hemorrágico, após ajuste dos factores esta diferença não foi estatisticamente significativa entre as duas estratégias; contudo, o controle do ritmo foi associado à um maior número de internamentos hospitalares por causa cardiovascular (p = 0,0003).
Leia o artigo original nesta ligação
A fibrilação atrial
A fibrilação atrial é uma arritmia supraventricular caracterizada por activação atrial desorganizada, afecta principalmente pessoas mais velhas (> 60 anos). No eletrocardiograma caracteriza-se por (1) intervalos R-R irregulares (quando existe condução atrioventricular), (2) ausência de onda P e (3) actividade atrial irregular. Os mecanismos causais são multifactorial e a abordagem clínica pode ser complexa.
O controle da frequência cardíaca pode ser feito com o uso de fármacos cronotrópicos negativos como os beta-bloqueadores (atenolol, metoprolol, carvedilol, … ) e os bloqueadores dos canais de cálcio não di-hidropiridínicos (diltiazen e verapamil). O controle do ritmo pode ser feito através da cardioversão eléctrica, da ablação com cateter e com o uso de fármacos antiarrítmicos (ex. propafenona, amiodarona, sotalol). Lembramos que algumas das opções terapêuticas têm função dupla. Por exemplo, nos casos de alta resposta ventricular (FA com frequência cardíaca > 100 bpm) a cardioversão eléctrica e/ou química permitem a reversão para o ritmo sinusal e ajudam no controle da frequência.
Leia mais as Diretrizes sobre o manuseio de pacientes com Fibrilação Atrial
A American Heart Association (AHA), a semelhança da Sociedade Europeia de Cardiologia (ESC, em inglês), publicou recentemente as guidelines ou diretrizes sobre endocardite no adulto. Esta publicação de 2015 constituem uma actualização das últimas diretrizes publicadas pela mesma organização em 2005.
Apresentamos a seguir um resumo dos principais pontos que não devem ser esquecidos.
Diagnóstico de endocardite
A endocardite infecciosa (EI) é definida segundo os Critérios de Duke Modificados incluindo a existência de manifestações clínicas de EI e a identificação de microorganismo etiológico através de hemoculturas. Após investigação, o diagnóstico pode ser definitivo, provável ou negativo.
As hemoculturas devem ser, pelo menos, três (3) e o sangue deve ser colhido em lugares diferentes, sendo que a diferença de tempo entre as duas primeiras colheitas deve ser de pelo menos 1 hora.
A ecocardiografia
O ecocardiograma transtorácico (EcoTT) deve ser realizado em todos os pacientes com suspeita de endocardite. O ecocardiograma transesofágico (EcoTE) deve ser realizado nas seguintes condições:
- Se as imagens do EcoTT não são adequadas, ou são negativas, em paciente com suspeita forte de EI;
- Se existe suspeita de complicações em indivíduo com EcoTT positivo para endocardite;
- Se após um EcoTE negativo ainda existir forte suspeita de EI, o mesmo deve ser repetido entre 3 a 5 dias depois do primeiro EcoTE;
- Se após um EcoTE positivo, o paciente apresentar sinais clínicos de nova complicação intracardíaca, o EcoTE deve ser repetido;
- Pode ser considerado um novo EcoTE após término do tratamento antibiótico.
Tratamento da endocardite
Indicação de cirurgia
As diretrizes apontam como sinais clínicos e ecocardiográficos para possível indicação de cirurgia cardíaca os seguintes:
- Vegetação persistente após embolização sistêmica;
- Vegetação na cúspide anterior da valva mitral, especialmente s maior que 10 mm;
- Mais de 1 embolia sistêmica durante as duas primeiras semanas do uso de antibiótico;
- Aumento do tamanho da vegetação, mesmo com uso de antibiótico;
- Insuficiência aórtica ou mitral aguda, com sinais clínicos de insuficiência cardíaca;
- Complicação paravalvular;
- insuficiência cardíaca refratária ao tratamento farmacológico;
- Deiscência valvular, ruptura ou formação de fístula;
- Bloqueio atrioventricular (BAV) novo;
- Abscesso grande ou aumento do tamanho a despeito do uso de antibióticos.
Tratamento antibiótico
Em geral é necessário um período relativamente longo de tratamento antibiótico (ATB). O objectivo do tratamento é a erradicação da bactéria ou fungo com consequente cura. As diretrizes americanas recomendam o seguinte, para o tratamento antibiótico:
- Solicitar avaliação da equipe de Doenças Infecciosas (infectologistas) para definir qual o melhor esquema antibiótico empírico no início do tratamento, quando ainda não se conhece o agente;
- No caso de hemoculturas positivas, contar o tempo para uso do antibiótico a partir do dia em que as culturas se tornaram negativas;
- É razoável a colheita de 2 pares de hemocultura a cada 24 ou 48 horas até negativação das mesmas;
- Quando se usa um esquema com mais de 1 antibiótico, considerar a possibilidade de administrar os antibióticos no mesmo horário, ou em horários próximos;
- Se, após a cirurgia, o exame anatomopatológico resultar em cultura positiva, o tempo de uso do ATB deve ser contado a partir da data da cirurgia; se a cultura do material cirúrgico resultar negativa, pode-se considerar o tempo de administração do ATB antes da cirurgia.
As diretrizes trazem recomendações para situações específicas, levando em consideração as características do paciente e as do microorganismo:
- EI em valva nativa por Estreptococos do grupo viridans altamente suscptível (MIC ≤ 0.12 μg/dl);
- S. viridans ou S. bovis com MIC > 0.12 μg/dl e < 0.5 μg/dl;
- EI por Staphilococus sp.
- EI por Estafilococos envolvendo prótese valvar;
- EI por Enterococos;
- EI por bactérias do grupo HACEK;
- Bacilos gram negativos não-HACEK;
- EI com culturas negativas
- EI por fungo
Veja as recomendações para cada uma das situações no documento da AHA.
O grupo HACEK inclui as espécies Haemophilus, Aggregatibacter, Cardiobacterium hominis, Eikenella corrodens, e Kingella.
Cirurgia precoce
Para EI em valva nativa ou protética, se recomenda, ou deve ser considerado, o tratamento cirúrgico precoce nos seguintes cenários:
- Disfunção valvar com sinais clínicos de insuficiência cardíaca;
- EI por fungo ou organismo altamente resistente;
- BAV como complicação da EI, abscesso do anel ou lesões perfurantes;
- Sinais infecciosos (bacteremia, febre) persistentes após 5 – 7 dias usando ATB adequado, tendo sio excluídas outras causas de febre;
- Embolia sistêmica recorrente ou aumento do tamanho da vegetação a despeito do uso de ATB apropriado.
Anticoagulação
- Em pacientes com prótese valvar mecânica e EI que apresentem evento embólico no SNC deve-se suspender todos anticoagulantes por, pelo menos, 2 semanas;
- Não se recomenda o uso de antiagregantes plaquetários (aspirina, clopidogrel, etc.) no início do tratamento para endocardite
Exames de imagem do crânio
- Uma tomografia ou ressonância magnética do crânio deve ser realizada para pesquisa da aneurisma micótico ou sangramento intracraniano em indivíduos com EI que desenvolvem cefaleia localizada, déficit neurológico ou sinais meníngeos.
Para baixar as diretrizes completas clique aqui (FREE)
Veja a lista completa de outras diretrizes sobre endocardite infecciosa
[quote font=”verdana” font_size=”18″ font_style=”italic” color=”#3b81bf”]O tratamento anti-hipertensivo com β-bloqueadores em pacientes com hipertensão não complicada, pode estar associado à aumento do risco de evento cardiovascular grave e morte no perioperatório de cirurgia não-cardíaca. Esta foi a conclusão de um estudo conduzido pelo Dr. Mads E. Jørgensen e colegas.[/quote]
Os beta-bloqueadores (BB) não são mais medicamentos de primeira linha para o tratamento da hipertensão arterial sistêmica (HAS) não complicada, porque eles oferecem menos proteção contra acidente vascular cerebral do que outras classes de drogas — inibidores da ECA, BRAs, diuréticos tiazídicos e os bloqueadores dos canais de cálcio — além de aumentarem o risco de desenvolvimento de diabetes, especialmente quando combinada com um tiazídico.
Um novo estudo publicado na edição recente do JAMA de Medicina Interna sugere uma outra razão para que os beta-bloqueadores não sejam fármacos de primeira linha para a hipertensão não complicada: eles podem aumentam o risco de infarto do miocárdio, acidente vascular cerebral e a mortalidade 30 dias após uma cirurgia não-cardíaca (de urgência ou electiva).
O estudo, tipo caso-controle, que teve como objectivo determinar o risco de eventos cardiovasculares maiores (IAM não fatal, AVC não fatal e morte cardiovascular) associado ao uso de beta-bloqueadores, em pacientes com hipertensão não complicada submetidos a cirurgia não-cardíaca, incluiu mais de 14.000 pacientes com HAS que receberam beta-bloqueadores e mais de 40.000 pacientes que não receberam (grupo controle). O enpoint ou desfecho primário foi analisado através de modelos de regressão logística multivariável e corrigido pelo NNH (Number Needed to Harm), o número de pacientes necessários para que o fármaco cause algum dano.
Após 30 dias da cirurgia não cardíaca, o endpoint primário (evento cardiovascular maior) ocorreu em 1,3% pacientes que usaram BB contra 0,8% dos controles (P <0,001). Os beta-bloqueadores apresentaram um risco maior quando combinados com os inibidores do sistema renina-angiotensina e com os bloqueadores doas canais de cálcio. O maior risco associado bloqueador beta foi encontrado em homens com mais de 70 anos de idade que submetidos à cirurgia de emergência.
O Dr. Ronald G Victor MD fez o seguinte comentário no portal Practice Update: “Este estudo tem todas as limitações de um estudo de registo e os dados não são tão fortes. Na análise de regressão logística multivariada, os intervalos de confiança de 95% para o odds ratio ajustada (para o resultado adverso) quase se sobrepõem com a linha de identidade para o grupo geral e claramente se sobrepõem para a grande maioria dos subgrupos. Assim, o estudo não resolve este tema controverso, que tem estado atolado com estudos anteriores que foram retraídos devido a fraude científica”.
Entretanto, os resultados do presente estudo não mudam as actuais recomendações para o uso dos betabloqueadores no perioperatório de pacientes hipertensos com doença coronariana conhecida, também não afectam as diretrizes actuais que já haviam eliminado o uso de beta-bloqueadores como terapia de primeira linha para a hipertensão arterial não complicada.
Critérios de diagnóstico
Várias organizações nacionais e internacionais publicaram diretrizes para o diagnóstico de diabetes mellitus. As mais endossadas, e que citaremos aqui, são as recomendações da Organização Mundial da Saúde (OMS), de 2006, e as diretrizes da Associação Americana de Diabetes (ADA, siga em inglês), de 2015. As recomendações da OMS são endossadas, também, pela Federação Internacional de Diabetes.
É fundamental que o médico conheça os critérios de diagnóstico para a detecção precoce indivíduos com a doença e, também, para evitar falsos positivos.
Os critérios da OMS e da ADA para diagnóstico do DM são os seguintes:
-
Glicêmia de Jejum*
Glicose Plasmática de Jejum ou Glicêmia de Jejum (GJ) ≥ 126 mg/dl.
Jejum definido como não ingestão calórica em um período ≥8h
-
Teste de Tolerância à Glicose Oral (TTGO)*
Glicose plasmática ≥ 200 mg/dL 2 horas após ingestão de 75g de glicose, durante um TTGO
-
Hemoglobina Glicada ou glicosilada (HbA1c)*
Hemoglobina Glicada ou glicosilada ≥ 6.5%;
-
Glicêmia medida ao acaso
Glicêmia medida ao acaso ≥ 200 mg/dl (11.1 mmol/l)
Na presença de sintomas clássicos de diabetes.
*Para indivíduos assintomáticos, se apenas um dos exames está alterado, o mesmo deve ser repetido, a menos que esteja inequivocamente elevado.
Observação 1: sempre que possível, deve-se utilizar a medida laboratorial da glicose plasmática, a menos que não seja possível. Neste caso podem ser usadas as medidas da glicêmia capilar.
Observação 2: No caso de não ser possível avaliar a glicêmia por limitação de recursos, a presença de glicosúria (glicose na urina), especialmente com sintomas clássicos concomitantes, pode ser usada para o diagnóstico de diabetes.
Triagem de diabetes mellitus tipo 2 em indivíduos assintomáticos
Testes diagnósticos de DM tipo 2 devem ser realizados em indivíduos com sobrepeso ou obesos (IMC ≥ 25 kg/m2) com um ou mais factores de risco de diabetes. São factores de risco para diabetes os seguintes:
- Inactividade física;
- Parentes de primeiro-grau com diabetes;
- Etnia de alto risco para diabetes
- Mulheres diagnosticadas com diabetes gestacional;
- HDL-C < 35 mg/dLe/ou TG > 250 mg/dL;
- Hipertensão Arterial Sistémica ou em tratamento;
- HbA1c >5,7%, glicemia de jejum alterada, intolerância a glicose em exames prévios;
- Condições associadas à resistência de insulina: obesidade grave, acantose negricans, doença cardiovascular
HDL-C: colesterol HDL, TG: triglicerídeos, HbA1c: hemoglobina glicosilada ou glicada.
Os testes de triagem devem ser feitos a partir dos 45 anos, em especial em obesos. Se os resultados forem normais, repetir a cada 3 anos.